Болезнь Боткина или другими словами гепатит А, относится к инфекционным формам вызывающим заболевание печени. Вызывает болезнь, устойчивый к влияниям внешнего окружения, вирус. Его можно обнаружить в крови заболевшего человека еще в инкубационной фазе в самом начале поражения организма.
Вирус болезни Боткина очень жизненно устойчив, он не боится никаких дезинфицирующих средств, около года может существовать вместе с продуктами питания, термическая обработка уничтожает его частично. Благоприятными для его распространения являются перенаселенные страны или места с неблагоприятной гигиенической обстановкой. Контроль болезни возможен только в случае применения вакцинации населения.
 Носителем болезни Боткина может быть заболевший человек, а так же загрязненные во время контакта с носителем продукты питания или вода. Переносчиками являются грызуны и мухи, но чаще всего этому способствуют не вымытые руки самого человека. Болезнь передается путем попадания через орально-фекальный или бытовой источник.
Носителем болезни Боткина может быть заболевший человек, а так же загрязненные во время контакта с носителем продукты питания или вода. Переносчиками являются грызуны и мухи, но чаще всего этому способствуют не вымытые руки самого человека. Болезнь передается путем попадания через орально-фекальный или бытовой источник.
Свое название болезнь получила от фамилии известного в XIX веке русского врача С. Боткина , который одним из первых исследовал природу возникновения заболевания. Широкое распространение гепатит А получил в годы Второй мировой войны, сейчас же, болезнь чаще не носит массового характера, а проявляется единичными случаями или вспыхивает небольшими очагами поражения.
Желтухой, это еще одно из названий болезни Боткина, можно заболеть в любом возрасте, но переболевшие в младенчестве, получают иммунитет на всю жизнь.
Болезнь Боткина можно подхватить:

Этапы развития болезни Боткина
- Первый этап – попадание вируса в организм. Проникая в организм оральным путем, вирус минует желудок, кислота которого абсолютно для него безопасна. Через кишечник методом всасывания он приникает в кровь, а потом – в печень.
- Второй этап – размножение вируса. Быстро распространившись по клеткам печени, болезнь по желчевыводящим токам выходит, и через кишечник выходит из организма с калом.
- Третий этап – выработка иммунологической защиты. Этот процесс происходит в момент проявления воспалительных процессов в печени. Специальные клетки, т-лимфоциты, уничтожают поврежденные клетки, что нарушает работу печени. Происходит закупорка желчевыводящих протоков.
- Четвертый этап – прекращения размножения вируса. После включения в работу защиты иммунной системы начинают вырабатываться антитела, которые производят очистку организма от вируса.
Симптомы болезни Боткина
В стадию вызревания, которая длится от 14 до 40дней , Боткина практически не проявляет себя и имеет завуалированный характер. После цикла инкубации возникают первые симптомы, указывающие на присутствие инфекции. Чаще всего это незначительное желудочное расстройство, присутствие плохого запаха изо рта, что не дает почвы для серьезных переживаний. Следующими сигнализируют – тошнота и рвота, сопровождаемые болью живота.
Со временем, в протекании болезни Боткина, симптомы имеют четко выраженный характер. Появляются:
- повышение температуры тела, кашель, насморк (может держаться около недели);
- ощущение тяжести в печени, увеличение её в размерах;
- упадок сил;
- раздражительность;
- слабость и сонливость;
- запор или понос;
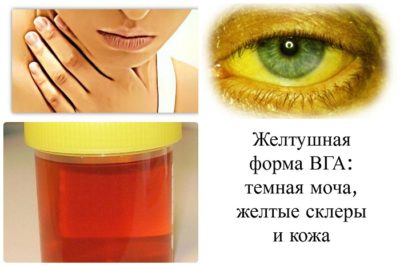
- моча становится тёмного окраса, имеет пенистость;
- фекалии имеют светлый, иногда даже белый, оттенок;
- боль в суставах;
- неровный пульс;
- пониженное давление;
- снижение температуры, приводящее к лихорадочному состоянию.
 Явный симптом болезни Боткина – желтизна кожных покровов, нёба и глазных белков
. Сначала цвет меняют склеры, потом лицо, туловище, твердое нёбо, кисти и ладони рук. Это происходит вследствие того, что билирубин, вырабатываемый печенью, начинает попадать не в кишечник, а в кровь в больших количествах. Именно так вирус действует на печень. В тяжелых случаях желтизна может держаться около 3 месяцев, выздоровление наступает медленно.
Явный симптом болезни Боткина – желтизна кожных покровов, нёба и глазных белков
. Сначала цвет меняют склеры, потом лицо, туловище, твердое нёбо, кисти и ладони рук. Это происходит вследствие того, что билирубин, вырабатываемый печенью, начинает попадать не в кишечник, а в кровь в больших количествах. Именно так вирус действует на печень. В тяжелых случаях желтизна может держаться около 3 месяцев, выздоровление наступает медленно.
После исчезновения желтизны, печень ещё длительное время остается увеличенной. Этот период затягивается от недели до нескольких месяцев. Это означает только одно – выздоровление не наступило.
Стоит помнить, что желтизна кожи может появиться и после того, как будет закупоренный желчный проток, поэтому точный диагноз, после проявления этого симптома, устанавливается только после проведения всех необходимых анализов.
Существует несколько моделей течения болезни Боткина:

Если иммунная система активно работает, выздоровление может наступить даже само собой. Лечение же, в основном, заключается в том, чтобы облегчить протекание гепатита А.
Способы облегчить болезнь Боткина

При первых признаках желтухи, пациента нужно срочно изолировать, ведь он является носителем вируса. Больного, госпитализируют, создают благоприятную атмосферу для отдыха, восстановления сил и выздоровления. В запущенных случаях, печень подвергается необратимым процессам, существует риск получить некроз тканей печени, что приводит к дистрофии и смерти больного.
Среди успешных методов профилактики – вакцинация . Сейчас не существует принудительно й вакцинирован ации от болезни Боткина, но её необходимо самостоятельно сделать тому, кто подвергается риску. Это – дети, посещающие детсад, туристы собирающиеся отведать другие страны, люди, контактирующие с больным. Вакцинация формирует защиту организма до 10 лет, и проводится в 2 этапа, с перерывом в полгода.
Соблюдение режима дня, правил личной гигиены способно не только снизить риск, но и полностью предотвратить заболевание болезнью Боткина .
Гепатитом А (болезнью Боткина) называют вирусное поражение печени, возникающее в результате нарушения правил личной гигиены, употребления зараженной вирусами пищи или воды. Эта инфекция относится к разряду «болезней грязных рук». Наиболее распространена в жарких странах.
Болезнь Боткина широко распространена в странах Азии и Африки, в том числе и традиционно туристических государствах - Тунисе, Египте, Турции, Индии. Чаще всего болеют дети до 5-6 лет, многие переносят легкую форму гепатита.
Вспышки часты в детских коллективах, после болезни остается пожизненный иммунитет.
Причины
Болезнь Боткина вызывает вирус, который передается через воду, пищу и грязные руки.
При попадании вирусов в кишечник они всасываются и через кровь попадают в печень. Развитие инфекции происходит в клетках печени, повреждая их и вызывая основные симптомы болезни. Воспалительный процесс имеет иммунный механизм, организм распознает поврежденные клетки и уничтожает их.
Кто рискует заболеть
Высок риск заболеть болезнью Боткина при:
- тесных контактах с больными, нарушении правил гигиены;
- при поцелуях, половых контактах;
- при выездах за границу в страны с высоким уровнем заболеваемости;
- при употреблении наркотиков.
Как узнать об инфицировании
При подозрении на болезнь Боткина или при определении наличия иммунитета исследуется кровь с выявлением антител к вирусу anti-HAV IgG.
Если они есть в крови, это говорит о том, что контакт с вирусом уже был (в результате вакцинации или болезни). В этом случае повторное инфицирование невозможно, вакцинацию проводить не нужно.
Если антител нет - значит, иммунитет к болезни Боткина отсутствует и необходимо проведение плановой или экстренной вакцинации, введение иммуноглобулина (он в течение двух недель может предотвратить заражение или остановить инфекцию).
Обследованию подлежат все члены семьи заболевшего человека и контактные лица, если это ребенок.
Симптомы болезни Боткина
Болезнь Боткина протекает стадийно, инкубационный период от момента заражения длится от 15 до 50 суток.
По его окончании наступает стадия продромальных явлений (т. е. общих симптомов) - возникают симптомы общей интоксикации организма:
- лихорадка;
- тошнота и рвота;
- нарушения аппетита;
- тяжесть в желудке;
- боли в правом боку;
- слабость, нарушения сна .
В стадии разгара болезни Боткина появляются:
- пенистая и темная моча;
- желтуха , проявляющаяся на коже, слизистых и белках глаз;
- обесцвечивание стула.
.jpg)
На фоне желтухи общее самочувствие больного улучшается. Желтушность держится около месяца, постепенно снижаясь по интенсивности.
В зависимости от возраста и состояния иммунитета болезнь длится от 30 до 40 дней, у ослабленных пациентов она может перейти в хроническую форму, длящуюся до полугода.
Большинство случаев болезни Боткина приводит к полному выздоровлению, без формирования каких-либо последствий.
Диагностика
Диагноз ставит врач-инфекционист.
Для постановки диагноза важно указание на контакт с носителем болезни Боткина или пребывание в странах, опасных по заражению. Необходим детальный осмотр с определением размеров печени и селезенки, проведение ряда анализов.
Необходимы:
- общий анализ крови и мочи;
- анализ крови на билирубин и ферменты печени (печеночные пробы);
- биохимический анализ крови;
- кровь на антитела к гепатитам;
- кровь на свертывание.
Критерий острой формы болезни Боткина - обнаружение антител класса М в крови, при хроническом течении или иммунитете появляются антитела класса G.
Лечение болезни Боткина
За счет активной работы иммунной системы по борьбе с вирусами выздоровление происходит даже без лечения. Применение методов терапии направлено на облегчение состояния и снятие симптомов интоксикации.
Проводится:
- на время острого периода «печеночная» диета (стол № 5);
- создание покоя, изоляция больного;
- снятие интоксикации путем введения растворов глюкозы и натрия хлорида;
- введение витаминов для поддержания иммунитета и работы печени;
- введение препаратов, защищающих клетки печени от разрушения.
В диету стола № 5 входят отварные или тушеные блюда вегетарианского стола, молочные, крупяные блюда, постное мясо. Запрещены жирные, жареные, пряные блюда, специи и избыток соли. Важно есть часто, не менее пяти раз, мелкими порциями.
Подробнее о питании при болезни Боткина написано в нашей отдельной статье .
Противовирусная терапия не проводится, так как не имеет эффективности. При выявлении антител в крови у контактных лиц им с целью предотвращения инфекции вводят противогепатитный иммуноглобулин.
Осложнения
Тяжело протекает болезнь Боткина у детей в возрасте до года и у пожилых людей. У взрослых гепатита А сопровождается выраженной интоксикацией.
Возможны случаи безжелтушного легкого течения болезни, такой человек является источником инфекции, особенно опасным для детей.
При дефектах в иммунной системе или раннем возрасте до полугода возникает тяжелое течение болезни Боткина с развитием поражения печени вплоть до летального исхода.
Гепатит А во многих проявлениях схож с другими гепатитами, поэтому любые случаи желтухи требуют обследования.
Профилактика
Профилактикой болезни Боткина является вакцинация. На сегодняшний день она не входит в календарь обязательных прививок, но настоятельно рекомендуется детям, посещающим детские сады, лицам, выезжающим на отдых и людям, у которых велик риск контакта.
Вакцину вводят дважды, с интервалом в 6 месяцев, при этом полноценный иммунитет формируется на срок до 10 лет. Вакцинация проводится детям с трех лет, взрослым, не болевшим гепатитом А, и людям из групп риска.
Воспаление печени с преобладанием вирусного поражения. Болезнь Боткина – острый гепатит, вызываемый фильтрующим вирусом. Источником заражения является больной человек. А также собаки. Заразиться можно при гемотрансфузии. То есть переливание крови и плазмы, в которой содержится вирус гепатита.
Происходит заражение во время инкубационного периода. В этот момент вирус наиболее заразный. Последние дни инкубационного периода также могут быть крайне опасными.
Продолжительность инкубационного периода колеблется от 20 до 45 дней. Именно поэтому в этот период можно заразиться.
Чем же примечательно течение болезни? В заболевании различают несколько периодов. Обычно их количество – три стадии.
Первая стадия болезни начинается с общих симптомов. Ее называют — продромальная стадия.
Вторая стадия характеризуется наличием симптомов наиболее ощутимых для больного. Так называемая – стадия разгара.
Третий период болезни начинается с выздоровления. Или же сопровождается переходом болезни в хроническую форму. Обычно при злокачественном течении болезни.
Симптомы
Клиническая картина заболевания зависит от течения болезни. В определенном периоде свои симптомы.
Приведу общие для болезни Боткина клинические симптомы:
— недомогание;
— боль в суставах;
— нарушение сна;
— диспепсия;
— поражение нервной системы;
— увеличение печени и селезенки
Все эти симптомы свойственны преимущественно двум стадиям болезни. А именно – продромальный период и период разгара.
В стадии выздоровления наблюдаются наиболее благоприятные клинические симптомы.
К ним можно отнести:
— отхождение мочи;
— уменьшение желтухи;
— сокращение печени и селезенки
К тому же при злокачественном течении болезни возможна острая и подострая атрофия печени. А также цирроз печени.
Важно правильно поставит диагноз. Так как Болезнь Боткина вызвана преимущественно вирусным поражением. В отличие от холецистита и желчнокаменной болезни.
Профилактика
В профилактике болезни важно соблюдать меры асептики и антисептики. Если больной пребывает в условиях стационара необходимо правильно ухаживать за ним.
К уходу за больным можно отнести обеззараживание испражнений. А также полноценное обследование и дезинфекция очагов.
Только соблюдение санитарных норм поможет предотвратить возможное заражение. Допустим, важно обеззараживать мочу и кал раствором хлорамина. Его концентрация – 3 %.
При парентеральном введении лекарств важно соблюдать меры стерилизации. Допустим, стерилизовать шприцы и иглы.
Нельзя использовать шприцы неоднократно. То есть рассчитывать на несколько человек.
При гемотрансфузии необходимо полное обследование доноров. А именно — обследование на гепатит и другие заболевания.
При выявлении больных людей нужно применять неспецифическую профилактику. Она будет заключаться в изоляции больного.
Если речь идет о детях. То важно применение белков для поддержания иммунной системы. А именно – применение гамма-глобулинов.
Диагностика

В диагностике заболевания большое значение имеет лабораторное исследование. Картина крови точно поставит диагноз. Вирус гепатита присутствует непременно в системе кроветворения.
Используют также серологическое исследование крови. А именно – присутствие антител определенной предрасположенности.
При гепатите в крови присутствует иммуноглобулин класса G. Что наиболее указывает на болезнь Боткина.
Если же серологическое исследование не выявило присутствие антител. То преимущественно проводят вакцинацию. Для непосредственного укрепления иммунитета и защиты от вируса.
Ну и, конечно же, в диагностике любого заболевания. Прибегают к сбору анамнеза. Исключают наследственную предрасположенность. Она обычно не актуальна. При сборе сведений ориентируются на стадии заболевания.
Большое значение имеет наличие жалоб. Больной описывает свои симптомы. Оттенку лица свойственна желтушность. Как и при любом другом заболевании печени.
У взрослых
Болезнь Боткина у взрослых проявляется наличием клинических признаков. При возникновении обострения болезни могут быть следующие симптомы:
— желтушность кожных покровов;
— обесцвечивание стула;
— моча как темное пиво
Естественно болезнь может сопровождаться наличием осложнением. Серьезным недугом может быть переход болезни в хроническую стадию. Или же в злокачественную форму.
Но коварность болезни заключается в улучшении состояния при возникновении желтухи. Течение болезни достаточно длительное. Различают период до 1 месяца.
Болезнь Боткина встречается в любом возрасте. Чем старше пациент, тем тяжелее течение заболевания.
Немаловажно состояние иммунной системы. Так как любое вирусное заболевание связывают с ослаблением защитных сил организма.
При наличии пагубных привычек болезнь может обостриться. То есть перейти в хроническую форму. Что усложняет картину заболевания.
У детей
Обычно болезнь Боткина встречается и у детей. Чаще всего в возрастном периоде от 4 до 7 лет.
Дети, мать которых переболела данным заболеванием, получают иммунную защиту. Обычно это касается детей до 1 года.
Источником заболевания является вирус гепатита. Он передается фекально-оральным путем. Виной тому являются грязные руки ребенка.
Также наличие вируса в продуктах питания также может вызвать болезнь Боткина.
У ребенка наблюдается общая интоксикация. Поднимается температура тела и .
Коварность детской заболеваемости в скрытом течении болезни. Заболевание может не проявлять себя как гепатит. Этим осложняется диагностика.
Родители поздно определяют болезнь. Что способствует появлению осложнений со стороны других органов и систем.
Лечение
Важно соблюдение постельного режима. А также коррекция питания. То есть исключение продуктов, которые оказывают негативное влияние на печень. К ним можно отнести жиры. Все остальные продукты с включением в рацион овощей и фруктов можно есть.
Парентеральное введение глюкозы в количестве 100 миллилитров в сутки. В небольших количествах можно вливать инсулин не более 5 – 10 единиц в сутки.
Применяются солевые, слабительные и желчегонные препараты. Что немаловажно в лечении болезни Боткина.
Витаминотерапия как необходимый метод в лечебной терапии. К витаминам можно отнести тиамин, рибофлавин. А также витамин В12.
При жировой дистрофии печени назначают липокаин 3 – 4 раза в день. В дополнении принимают овсяную кашу и творог.
Если же болезнь протекает тяжело, то используют печеночный экстракт. При затяжном течении болезни применяют гормональную терапию преднизолоном. Но только в условиях стационара!
Показано санаторно-курортное лечение. Что благоприятно сказывается на самочувствии пациента. Как мера, направленная на повышение иммунной системы организма.
Прогноз
Болезнь Боткина чаще имеет благоприятные прогнозы. Это связано с широким применением методов лечения. Вирус можно победить!
Прогноз ухудшается при наличии несвоевременного лечения. Переход болезни в хроническую стадию. При неправильном лечении и отсутствии комплексной терапии.
При несоблюдении санитарных мер и халатном отношении к пациенту. Также прогнозы не утешительные. Вплоть до возникновения тяжелых осложнений.
Исход
При увеличении размеров печени и ее уплотнении. Может развиться цирроз печени. Как известно, болезнь серьезная. Возможны летальные исходы.
Симптомы интоксикации могут проявляться при атрофии печени. Это форма заболевания характерный исход болезни Боткина.
При возникновении печеночной комы, которая является следствием заболевания. Возможны летальные исходы.
Из печеночной комы можно вывести при наличии адекватного лечения. Исход болезни при этом будет благоприятным.
Продолжительность жизни
Болезнь Боткина можно вылечить при условии своевременности диагностики. Продолжительность жизни при этом увеличивается.
Если же болезнь перешла в хроническую стадию, то выздоровление затягивается. Возможно присоединение других недугов. Или же развитие цирроза.
Помните, что прогноз болезни будет зависеть от внимательного отношения к себе. Лечите болезнь в условиях стационара. Не занимайтесь самолечением!
Болезнь Боткина (желтуха, гепатит A, болезнь грязных рук) является острой инфекционной патологией печени, которая вызывается вирусом HAV. В развивающихся странах и местах с климатом, не позволяющим поддерживать достаточный уровень гигиены, вспышки гепатита А встречаются наиболее часто. С. П. Боткин, основываясь на своих наблюдениях, доказал, что эта болезнь имеет инфекционную природу и выделил ее как отдельную болезнь, поэтому его имя было увековечено в названии недуга.
Вирусный гепатит назывался по-разному: сывороточный, шприцевой, трансфузионный, болезнь Боткина. Эксперты ВОЗ приняли официальное название «инфекционный гепатит», возбудителем которого является вирус гепатита A и разделили его с сывороточным гепатитом, возбудителем которого является вирус гепатита B.
Вирус HAV относят к энтеровирусам, семейства пикорнавирусов. Инфекция вызывает заболевание и отличается от других энтеровирусов высокой устойчивостью к влиянию физических и химических факторов. Во внешней среде она сохраняется в течение 4 месяцев, частично разрушается при нагревании, а при кипячении полностью распадается в течение 5 минут. HAV чувствителен к хлору, формалину и ультрафиолету.
Гепатит A не считается особо опасным заболеванием. Он относительно благоприятно протекает, и зачастую заканчивается полным излечением пострадавшего. Смертельные случаи встречаются крайне редко. После выздоровления антитела класса IgG сохраняются в организме в течение многих лет.
Вирус HAV широко распространен среди населения. Если говорить о европейских странах, то у 80 % людей, переступивших 40 летний возрастной рубеж, в крови есть антитела к гепатиту A в крови. А в африканских странах заражение младенцев в большинстве случаев происходит уже в первые месяцы жизни.
Человеческий организм высоко восприимчив к вирусу гепатита A. Отмечается сезонность заболевания, активизирующегося в летне-осенний период, когда инфекция заносится с доставкой продуктов из африканских и азиатских стран.
По статистике, среди всех случаев занимает около 40 % выявленных случаев. Опасность патологии состоит в следующем:
- болезнь не проявляется долгое время. Инкубационный период может составлять от 4 до 6 недель;
- заболевший человек спокойно заражает окружающих, даже не подозревая, что инфекция уже распространилась по его организму и атакует клетки печени;
- вирус одинаково поражает как взрослых, так и детей (из зафиксированных случаев среди заболевших отмечается 60 % детей);
- гепатит А может протекать в скрытой или бессимптомной форме;
- часто болезнь Боткина сочетается с хронической формой гепатита B и C, ВИЧ-инфекцией;
- патология склонна к затяжному течению, обострениям и рецидивам.
Механизм развития
Гепатит А, проникнув в организм, начинает свою активную деятельность. Выделяют несколько стадий развития воспаления:
- Инфекция репродуцируется в слизистой кишечника и лимфатических узлах. Достигнув необходимой концентрации, попадает в кровь и поражает печень. Губительное влияние возбудителя на гепатоциты сопровождается желтухой и дискинезией. С желчью инфекция проходит в тонкий кишечник и выделяется с калом.
- В патологический процесс, вызванный инфекцией, вовлекается печень, ретикуло-эндотелиальная система, ретикулярная соединительная ткань. В дальнейшем, после поражения гепатоцитов, вирус переходит на селезенку, головной мозг, поджелудочную железу.
- В момент развития патогенных процессов в печени вырабатывается иммунологическая защита. Т-лимфоциты начинают уничтожать поврежденные гепатоциты, принимая их за врагов. Получается, организм атакует собственную печень, от чего происходит закупорка желчевыводящих путей.
- Вирус прекращает размножаться, а иммунная система начинает вырабатывать антитела, очищающие кровь от инфекции.

В природе HAV встречается только у людей. Источником инфицирования могут быть больные люди, в том числе с бессимптомным течением гепатита А. Основными путями передачи являются:
- вода;
- посуда;
- предметы быта;
- игрушки;
- рукопожатие, поцелуй с больным или половой акт;
- инъекция грязным шприцем.
В разных условиях роль каждого способа заражения неодинакова:

Все это можно объяснить живучестью болезнетворной инфекции и невозможностью обезвредить ее простыми доступными способами. Заразиться болезнью Боткина может любой человек, не вакцинированный и ранее не болевший гепатитом A. В группу риска входят:
- туристы, посещающие страны, где зафиксирована эпидемия гепатита А, не прошедшие вакцинацию;
- родственники, заболевшего гепатитом A;
- люди, живущие в антисанитарных условиях;
- люди, принимающие рекреационные препараты.
Клиническая картина
Инкубационный период болезни составляет от 14 до 42 дней и никак не проявляется. Дальнейшее ее развитие протекает в нескольких стадиях, каждая из которых характеризуется определенными симптомами:
На 42-54 день ранние признаки гепатита могут быть такими:
- потере аппетита;
- сильной утомляемости;
- повышенной потливости;
- болезненности в мышцах и суставах;
- тошноте, рвоте, не приносящей облегчения;
- диарее (редко);
- лихорадке (температура тела больного повышается до 38 °C). У большинства пострадавших эти симптомы не проявляются вовсе, особенно у малышей.
По мере развития болезни на 54-90 день наблюдаются:
- увеличение размеров печени и селезенки;
- потемнение и помутнение мочи;
- обесцвечивание кала;
- тупая болезненность в подреберье справа;
- пожелтение кожных покровов и склер глаз.
Данное заболевание может быть:

Классификация и возможные осложнения
Болезнь классифицируют по типу, форме протекания и степени тяжести. По тяжести различают:
- клиническую — при которой наблюдается повышение температуры, рвота, отсутствие аппетита, увеличение печени, желтушный цвет кожи;
- лабораторную — при которой обнаруживаются высокие показатели билирубина, протромбина в крови.
По типу гепатит A бывает:
Инфекционный гепатит может протекать гладко, без каких-либо последствий, и с осложнениями. Большое влияние на их развитие оказывают сопутствующие болезни, неграмотное лечение, параллельное инфицирование гепатотропными вирусами, несоблюдение диеты и рекомендаций специалистов. Существуют такие осложненные формы болезни как:
- фульминантная или скоротечная — характеризующаяся сонливостью, вялостью, проблемами в работе печени, энцефалопатией и комой. Часто патологии предшествует перевозбуждение, нарушение сна, спутанность сознания;
- рецидив – происходит в 20 % случаев. Протекает такая форма легче, но к ней добавляются некоторые симптомы, например, зуд, боли в мышцах и суставах. Между первичным проявлением патологии и рецидивом симптомы полностью исчезают;
- холестатическая форма — развивается из-за затрудненного оттока желчи. Основные признаки: зуд, желтушность кожи, стремительная утрата веса из-за отсутствия аппетита и рвоты;
- аутоиммунная форма — возможна при генетической предрасположенности или после ранее перенесенного гепатита.
Летальный исход возможен у пожилых пациентов и лиц с болезнями печени, которые развились до заражения гепатитом. Лучше выдерживает вирусный удар печень детей и впоследствии она быстрей восстанавливается. С возрастом этот орган подвергается различным нагрузкам, поэтому болезнь оставляет на ней отпечаток до конца жизни.
Как бороться с патологией?
Визуального осмотра или пальпации живота недостаточно для постановки диагноза. Врач делает выводы на основании лабораторных анализов:

О начале выздоровления говорит обнаружение в крови специфического иммуноглобулина IgG. Только тогда вырабатывается стойкий иммунитет к HAV. Анализы мочи и кала не выявляют наличия вируса, а только указывают на то, что работа печени нарушена. Кроме этого, врач может направить пациента на УЗИ печени, чтобы выяснить, насколько сильно поражены ее ткани.
Лечение
Медикаментозная терапия при легкой форме гепатита А не нужна. В остальных случаях после постановки диагноза, больного лечат либо в стационаре, либо амбулаторно. Госпитализации подлежат пациенты с тяжелой и затяжной формой. Терапия в основном направлена на облегчение состояния пострадавшего. Для этого применяются:
- гепатопротекторы (Эссенциале, Урсосан);
- иммуномодуляторы (Полиоксидоний);
- желчегонные лекарства (Аллохол);
- спазмолитики для снятия боли (Но-шпа);
- противовирусные препараты (Виферон);
- глюкокортикостероиды (Преднизон).
В период острой интоксикации назначается постельный режим и диета № 5. Запрещается употребление трудно усвояемых сортов мяса, жирных, жареных, соленых блюд, консервов, маринадов, выпечки. Категорически запрещено спиртное. Предпочтение отдается растительно-молочным, легким для переваривания, продуктам.
Дополнительно назначается прием витаминов. Снять интоксикацию помогают обильное питье и инфузионные растворы, вводимые капельным путем. После выздоровления больного ставят на учет и наблюдают в течение полугода для оказания своевременной врачебной помощи при возможном возникновении рецидива.
Профилактика
К основным профилактическим мероприятиям инфекционного гепатита относятся:
- употребление чистой воды;
- соблюдение правил гигиены;
- плановая вакцинация людей, входящих в группу риска.
В период сезонной активности гепатита А в регионах с зафиксированными вспышками эпидемии рекомендуется делать прививку, специально разработанную против вируса HAV.
Чаще всего иммунопрофилактику проводят в детских учреждениях, а также вакцинируют беременных. Родственников заболевшего гепатитом человека, включая грудных детей, иммунизируют в экстренном порядке.
Принудительной либо плановой вакцинации против гепатита A не существует. Ее проводят по желанию человека, если он входит в группу риска:
- перед поездкой в страны с жарким климатом, где зафиксирована вспышка гепатита;
- перед устройством на работу с инфицированными людьми (медработники, лаборанты);
- при контакте с зараженными;
- при хронических болезнях печени.
Прогнозы и последствия
Несмотря на то, что инфекционный гепатит считается не самым опасным типом гепатита, последствия болезни для женщин и мужчин, могут быть самыми тяжелыми:
- печеночная недостаточность;
- застой желчи из-за повреждения воспалением желчевыводящих путей;
- воспаление поджелудочной железы;
- цирроз, рак печени.
При своевременной диагностике и грамотном лечении этих последствий можно избежать. Пожизненное увеличение печени может возникнуть при тяжелом течении болезни, что негативно влияет на организм всю дальнейшую жизнь. Если человек однажды переболел инфекционным гепатитом, то у него вырабатывается стойкий иммунитет и повторное заражение ему не грозит.
Гепатит А и донорство
Если человек переболел гепатитом А, то донорство попадает под сомнение, поскольку у специалистов относительно этого вопроса существуют разногласия. При поражении гепатоцитов во время болезни организм вырабатывает антиген, который остается в крови навсегда.
Для самого носителя он не опасен, не затрагивает его внутренние органы и никак не влияет на деятельность жизненно важных систем. Но это не значит, что он не опасен для других людей, попав к ним при переливании крови.
Отечественные врачи считают, что вирус HAV может активизироваться в новом организме и нанести вред печени, поэтому запрещают сдавать кровь таким людям.
Но существует противоположное мнение европейских специалистов, которые считают, что гепатит A не склонен к хроническому течению и не является абсолютным противопоказанием к донорству. Уже через несколько лет переболевший гепатитом А человек может помочь спасти жизнь других людей. Кровь в дальнейшем будет тщательно исследована, и если ее биохимические показатели будут в норме, то она будет допущена к переливанию.
Гепатит А, известный также как болезнь Боткина, – это острое инфекционное заболевание, поражающее печень. Источником возбудителя является больной человек. По данным Всемирной организации здравоохранения, ежегодно в мире гепатитом А заболевают до 10 млн. человек. В раннем детском возрасте патология может переноситься в стертой форме.
Уровень заболеваемости напрямую зависит от соблюдения правил личной гигиены в тех или иных областях, учреждениях и коллективах.
Обратите внимание: для болезни Боткина характерна сезонность. Пик заболеваемости приходится на летне-осенний период. Большинство заболевших – дети и подростки с 4 до 15 лет, а также молодые люди.
Возбудителем болезни Боткина является РНК-содержащий вирус гепатита А (по англоязычной номенклатуре – HAV), относящийся к семейству Picornaviridae. Данный инфекционный агент лишен оболочки. В настоящее время выделен только один серологический тип вируса, но существует целый ряд различных его генотипов.
Основной путь заражения – алиментарный – через загрязненную воду, продукты питания и посуду, которой пользовался инфицированный. Механизм переноса вируса – фекально-оральный. Специалисты не исключают, что механическая передача может осуществляться некоторыми видами насекомых (в частности – домашними мухами). Имеются сведения, что в редких случаях возможна парентеральная передача HAV (с цельной кровью, плазмой или эритроцитарной массой).

Возбудитель болезни Боткина весьма устойчив к моющим средствам, растворам кислот, эфиру и хлору. Он сохраняет вирулентность при высушивании и термическом воздействии (до +60°C). В водной среде (как в морской, так и в пресной воде) вирус может сохранять свою жизнеспособность на протяжении нескольких месяцев. HAV восприимчив к формалину, а при кипячении гибнет за 5 минут.
Выделение инфекционного агента с испражнениями начинается с конца инкубационного периода и продолжается в течение всей «преджелтушной» фазы. Когда у пациента появляется такой характерный клинический симптом, как желтуха, HAV перестает обнаруживаться в фекалиях.
Развитие заболевания
Инкубационный (скрытый) период данного заболевания колеблется от 1 недели до 50 дней (в среднем – от 2 до 4 недель).
Для болезни Боткина характерно отсутствие хронической формы течения. Патология не вызывает постоянных повреждений печени. После однажды перенесенного заболевания иммунная система человека вырабатывает антитела, благодаря которым впоследствии обеспечивается стойкий иммунитет.
Желтушный период, обусловленный ярким проявлением клинической симптоматики, продолжается от недели до полутора месяцев.
Период реконвалесценции начинается с общего улучшения самочувствия и уменьшения желтухи. Довольно долго может сохраняться субиктеричность (незначительная желтушность) склер, ощущение тяжести в правом подреберье, небольшая гепатомегалия и астенизация.
Симптомы вирусного гепатита
Возбудитель оказывает повреждающее воздействие на клетки печени. Ткани органа подвергаются воспалительным и некротическим изменениям, что сопровождается общей интоксикацией организма.
«Входными воротами» для вируса являются эпителиальные клетки органов пищеварительного тракта. Из них возбудитель попадает в кровоток и мигрирует к печени, где активно размножается в «купферовских клетках» (макрофагах) и гепатоцитах. Затем HAV попадает в желчь и экскретируется через кишечник.
Ранние клинические симптомы болезни Боткина:

Важно: у многих пациентов, особенно – у детей, ранние симптомы (признаки интоксикации и лихорадка) при болезни Боткина могут не проявляться вообще.
По мере развития вирусного гепатита А отмечаются:
- гепатоспленомегалия (увеличение печени и селезенки в размерах);
- потемнение мочи (до «кофейного цвета);
- обесцвечивание кала;
- тупые болезненные ощущения в районе печени (в правом подреберье);
- пожелтение склер глаз и кожных покровов.
Диагноз вирусного гепатита А ставится специалистом на основании характерной клинической картины и данных, полученных в ходе лабораторных исследований. Вирус определяется в фекалиях только в конце «скрытого» периода, а на более ранних стадиях (уже через 1-2 недели после попадания инфекционного агента в организм) в крови можно выявить специфические анти- HAV иммуноглобулины (IgM).
В острой фазе в ходе лабораторных исследований выявляется увеличение активности сывороточных ферментов, в частности – альдолазы, АсАТ (аспартатаминотрансферазы) и АлАТ (аланинаминотрансферазы). АлАТ появляется вследствие разрушения клеток печени вирусом.

Ещё один диагностический признак болезни Боткина – повышение в крови уровня . В период желтухи со стороны крови также могут определяться моноцитоз, относительный лимфоцитоз, лейкопения и, в ряде случаев, замедление скорости оседания эритроцитов.
Об окончании острой фазы болезни Боткина свидетельствует появление в крови пациента специфического IgG. С этого момента можно говорить о формировании стойкого иммунитета к вирусу гепатита А.
 Этиотропного лечения болезни Боткина не существует. Пациенты с подозрением на вирусный гепатит помещаются в инфекционные отделения стационаров.
Этиотропного лечения болезни Боткина не существует. Пациенты с подозрением на вирусный гепатит помещаются в инфекционные отделения стационаров.
Основой терапии является диета (стол №5 с ограничением потребления поваренной соли) и щадящий режим.
Пациентам требуется наличие в рационе большого количества жидкости для скорейшего выведения токсинов. Рекомендованы щелочные минеральные воды и натуральные соки по 2-3 л в сутки.
При среднетяжелом течении показано внутривенное введение растворов Рингера-Локка и глюкозы (5%) по 250-300 мл. При ярко выраженной интоксикации требуется внутривенное вливание реополиглюкина или гемодеза по 200-400 мл.
В тяжелых случаях пациенты подлежат переводу в отделение интенсивной терапии, где они получают в/в до 1 л 10% глюкозы в сутки, а также раствор Лобари (до 1,5 л в сутки).
 Если заболевание осложняется острой , для лечения болезни Боткина назначают растворы альбумина (15%, 200-300 мл в сутки) и сорбитола (20%, 250-500 мл в сутки), а также преднизолон (внутримышечно или внутривенно) по 60-90 мг в день и контрикал (10 000-30 000 ЕД в сутки).
Если заболевание осложняется острой , для лечения болезни Боткина назначают растворы альбумина (15%, 200-300 мл в сутки) и сорбитола (20%, 250-500 мл в сутки), а также преднизолон (внутримышечно или внутривенно) по 60-90 мг в день и контрикал (10 000-30 000 ЕД в сутки).
В отдельных ситуациях может быть выбрана гемотрансфузия. Перспективным методом лечения вирусного гепатита А считается гипербарическая оксигенация.
Профилактика вирусного гепатита А
Против вируса разработана вакцина, благодаря которой успешно сдерживаются вспышки болезни Боткина. Детям, а также беременным женщинам, контактировавшим с инфицированными, в очагах гепатита А в профилактических целях вводится гамма-глобулин.

